کودکان
2 دقیقه پیش | با بطری نوشابه برای پسر کوچولو هواپیما بسازیدبه جای خریدن اسباب بازی های گران قیمت ، می توانید با استفاده از ابزاری که در خانه در اختیار دارید اسباب بازی هایی با کمک فرزندان خود بسازید که هم در هزینه ها صرفه جویی می ... |
2 دقیقه پیش | از رایحه درمانی نوزادان بیشتر بدانیدآیا شما می خواهید برای مراقبت از نوزاد خود، یک رویکرد جامع تری را انتخاب کنید؟ آیا شما به عنوان یک پدر و مادر به دنبال درمان های طبیعی برای بچه های کوچک خود هستید؟ آیا می ... |
جوشهای بدن فرزندتان، خبر از بیماری میدهد!
مخملک یکی از بیماریهای شایع بین کودکان است که شاید با دیدن علائم آن در فرزندتان دستپاچه شوید. اما لازم است نگرانی را از خود دور کرده و بهدنبال شناخت و راههای مقابله با آن باشید.
مخملک یکی از بیماریهای شایع بین کودکان است که شاید با دیدن علائم آن در فرزندتان دستپاچه شوید. اما لازم است نگرانی را از خود دور کرده و بهدنبال شناخت و راههای مقابله با آن باشید. در این مطلب به شما میگوییم مخملک چیست و اگر فرزندتان میزبان مخملک شد، چه باید بکنید. بهعلاوه لازم است بدانید مخملک به دیگران هم قابل سرایت است و باید بتوانید از خود در برابر این بیماری محافظت کنید.
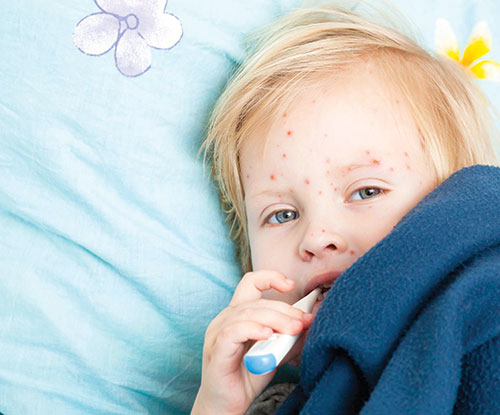
تب اسکارلت یا مخملک چیست؟
تب اسکارلت (مخملک) نوعی عفونت است که توسط باکتری استرپتوکوک گروهA ایجاد میشود. اگر فرزندتان به مخملک مبتلا شده، باید التهاب گلو، گلودرد و تب داشته باشد. مخملک یک بیماری نادر است، اما شیوع آن رو به افزایش است. در سال2014 بیش از 14هزار کودک در انگلستان به این بیماری مبتلا شدند. تعداد موارد ابتلا به این بیماری در سال2015 دوبرابر بیش از موارد مشابه در سال2014 بوده است. احتمال ابتلا به مخملک در سنین 2 تا 8سالگی بیشتر است. از آنجا که این بیماری بیشتر بر کودکان اثر میگذارد، آشنایی با علائم مربوطه اهمیت بیشتری یافته است.
علائم و نشانههای مخملک چیست؟
گلودرد، سردرد، تب، خستگی شدید، تهوع و استفراغ ازجمله علائمی هستند که اگر در فرزندتان مشاهده کردید باید نسبت به ابتلا به مخملک هوشیار باشید. جوشهای قرمزرنگ ناشی از مخملک معمولا پس از 12 تا 48ساعت پس از ابتلا به این عفونت بروز پیدا میکنند. جوشها بهطور معمول روی سینه و شکم ظاهر شده و بهتدریج در سایر نقاط بدن گسترش مییابند. بعید است که جوشها روی صورت ظاهر شوند، اما ممکن است گونههای کودک کمی برافروخته شوند، درحالی که پوست اطراف دهان بیرنگ میشود.برای اطمینان از اینکه لکههای سرخرنگ نوظهور همان جوشهای مخملک هستند، تست لیوان را انجام دهید.
برای این کار، یک لیوان شفاف را روی پوست کودک فشار دهید. بثورات مخملک تحتفشار به رنگ سفید درآمده و محو میشوند. اگر چنین نشد، سریعا به یک متخصص مراجعه کنید؛ زیرا احتمال ابتلا به مننژیت وجود دارد. سایر علائم مخملک که ممکن است در کودکان توسعه یابد، عبارتند از: تورم غدد لنفاوی در گردن، از دست دادن اشتها، شکمدرد، سفید شدن لایه بیرونی و پوستهپوسته شدن زبان که درنهایت باعث تورم و قرمز شدن سطح زبان میشوند (عارضه زبان توتفرنگی).
اگر فرزندتان علائم مخملک دارد چه باید بکنید؟
اگر تصور میکنید فرزندتان به مخملک دچار شده حتما باید به پزشک مراجعه کنید؛ متخصص باتوجه به علائم کودک تشخیص بهتری خواهد داد. در برخی موارد، از گلوی کودک نمونهای گرفته شده و برای انجام آزمایشهای بیشتر به آزمایشگاه فرستاده میشود تا باکتری عامل عفونت شناسایی شود. این آزمایشها نیز به تشخیص بهتر کمک میکنند. ممکن است از کودک آزمایش خون گرفته شود تا سایر عفونتها هم موردبررسی قرار گیرند.
اگر کودک به مخملک مبتلا شده باشد، یک دوره آنتیبیوتیک تجویز خواهد شد تا سریعتر بهبود یافته و به عوارض دیگری دچار نشود. پنیسیلین و اریترومایسین رایجترین آنتیبیوتیکهای تجویزی هستند. این داروها باید در یک دوره 10روزه مصرف شوند. در چنین مواردی حتما باید از دستور پزشک معالج پیروی کنید.
چطور میتوانم به بهبود فرزندم کمک کنم؟
علاوه بر آنتیبیوتیکهایی که دکتر تجویز کرده، میتوانید از روشهای دیگری برای راحتی بیشتر فرزندتان کمک بگیرید. اگر فرزندتان اشتها ندارد، حداقل مطمئن شوید که مایعات زیاد بنوشد. به فرزند خود توصیه کنید که تا حد امکان در اتاقی با دمای متعادل استراحت کند. همچنین میتوانید از پاراستامول یا ایبوپروفن برای پایین آوردن درجه حرارت بدن و رفع درد و ناراحتی کودک استفاده کنید. دوز روی بستهبندی را چک کنید و همیشه دارو را در دوز مناسب به کودک بدهید.
وقتی کودک مصرف آنتیبیوتیکها را آغاز میکند، تب بهتدریج کاهش مییابد و باید در عرض 24ساعت برطرف شود؛ سایر علائم بیماری در عرض یک هفته برطرف خواهند شد. مطمئن شوید که فرزندتان دوره درمانی خود را به اتمام برساند تا عفونت بهطور کامل برطرف شود.

آیا مخملک عوارض دارد؟
درصورتی که علائم بیماری پس از گذشت 24 ساعت از شروع درمان با آنتیبیوتیک بهبود نیابند یا علائم جدیدی پیدا شوند، باید به یک پزشک متخصص مراجعه کنید. این امکان وجود دارد که فرزندتان دچار عوارض جانبی مخملک شده باشد. مخملک در اغلب موارد یک بیماری خفیف است و عوارضی ندارد. بهعلاوه باید بدانید وقتی کودک یک بار به مخملک مبتلا میشود، بعید است دوباره مخملک بگیرد.
با این حال، این خطر وجود دارد که مخملک به عفونتهای دیگری مثل آبسه گلو، عفونت گوش، سینوزیت، پنومونی یا سینه پهلو، التهاب کلیه و تب روماتیسمی منجر شود. مخملک در موارد نادر ممکن است به عفونتهای جدیتری مثل عفونتهای مننژیت، اختلال کلیوی، سپتی سمی (عفونت خون) یا مشکلات استخوان و مفصل نیز منجر شود.
مخملک چطور گسترش مییابد؟
مخملک یک بیماری شدیدا مسری است و توسط باکتری از فرد آلوده به دیگران منتقل میشود. این باکتریها از طرق زیر به کودکان منتقل میشوند:
- قطرات معلق در هوا بهدنبال عطسه، سرفه یا تنفس
- غذای آلوده
- تماس با پوست آلوده یا بزاق فرد مبتلا به مخملک
- استفاده از لیوان آب، بشقاب، ظروف و سایر لوازم فرد آلوده به بیماری و بهدنبال آن، دست زدن به دهان، بینی و چشم خود
چطور میتوان از انتقال بیماری به دیگران جلوگیری کرد؟
فرزندتان را تا زمان بهبودی کامل به مهد یا کودکستان نفرستید. تا زمانی که کودک آنتیبیوتیک مصرف میکند، بهتر است از سایر کودکان دور باشد. ظروف مورد استفاده کودک و لباسهای او را بهطور منظم بشویید و دستمالهای مصرفی او را دور بیندازید. سعی کنید پس از دست زدن به لوازم کودک، هر بار دستهای خود را بشویید.
ویدیو مرتبط :
معجزه خوردن آب جوش ولرم در درمان بیماری ها ( قسمت 2)
خواندن این مطلب را به شما پیشنهاد میکنیم :
تالاسمی یک بیماری ارثی-ژنتیکی

تالاسمی نوعی کم خونی ارثی و ژنتیکی است که به علت اشکال در ساخت زنجیرههای پروتئینی هموگلوبین بوجود میآید.هموگلوبین مولکول اصلی داخل گویچههای قرمز است که از هم و زنجیرههای پروتئنی یا گلوبین تشکیل شده است. در هر زنجیره گلوبین یک مولکول هم وجود دارد که اکسیژن را توسط آهن خود حمل میکند. پس تولید هموگلوبین نیاز به تامین آهن و ساخت هموگلوبین دارد بر اساس نوع زنجیره پروتئینی چند نوع هموگلوبین وجود دارد:
هموگلوبین A: هموگلوبین طبیعی در بالغین عمدتا همولگوبین A میباشد که تقریبا حدود 98% از هموگلوبین جریان خون را تشکیل میدهد و از زنجیره 4 تایی حاوی دو زنجیره آلفا و دو زنجیره بتا ساخته میشود. (α2β2)
HGbA2: هموگلوبین A2 از 2 زنجیره آلفا و 2زنجیره بتا تشکیل میشود.(α2δ2) که بطور طبیعی 2-1% هموگلوبین در بالغین را تشکیل میدهد.
HGbF: هموگلوبین F که هموگلوبین اصلی دوران جنینی است و کمتر از 1% هموگلوبین در بالغین را نیز شامل میشود،از زنجیره 4 تایی 2 تا آلفا و 2 تا گاما (α2δ2) تشکیل گردیده است و هموگلوبین های C , H و ... که در بعضی بیماریها بوجود میآید.
برای ساخت زنجیره بتا هر فرد از هر والد خود (پدر و مادر) یک ژن سازنده این زنجیره را دریافت میکند و برای زنجیرههای δ,α از هر والد 2 ژن دریافت میکند. و بر اساس جهش یا حذف هر کدام از این ژنها ساخت و زنجیره مربوطه مختل شده و انواع بیماری تالاسمی را خواهیم داشت.
هموگلوبین نه تنها برای حمل و تحویل طبیعی اکسیژن لازم است، بلکه در شکل و اندازه و بدشکلی گلبول قرمز دخالت دارد. مقدار کل هموگلوبین خون بطور طبیعی در خانمها 2±12 و در آقایان 2±14 گرم در دسیلیتر میباشد.
انواع تالاسمی
تالاسمی به دو نوع آلفا تالاسمی و بتا تالاسمی است که خود بتا تالاسمی هم شامل تالاسمی ماژور (تالاسمی شدید) و تالاسمی مینور یا تالاسمی خفیف میباشد. افراد مبتلا به تالاسمی مینور در واقع کم خونی مشکلسازی ندارندریا، ولی اگر دو فرد تالاسمی مینور با هم ازدواج کنند به احتمال 25% فرزندنشان دچار تالاسمی شدید ماژور خواهد بود و 25% فرزندشان سالم و 50% تالاسمی مینور خواهند داشت.
تالاسمی ماژور
تالاسمی ماژور یا آنمی کولی به علت حذف یا جهش در هر دو ژن سازنده زنجیره بتا ایجاد میشود و به این ترتیب یا هیچ زنجیره بتایی ساخته نمیشود و یا به مقدار کمی ساخته میشود. در نتیجه بدن کمبود این زنجیرهها را با ساخت زنجیرههای آلفا جبران میکند که این زنجیرههای آلفای اضافی برای گلبولهای قرمز سمی هستند و با رسوب بر روی سلولهای گلبول قرمز باعث میشوند که گلبولهای قرمز در مغز استخوان و در داخل خون تخریب شده و زنجیرههای آلفا در مغز استخوان رسوب میکنند. از طرفی به علت خونسازی غیر موثر ، مراکز خونساز خارج مغز استخوان ، ار جمله کبد و طحال شروع به خونسازی میکنند و بزرگ میشوند.
بیماری معمولا بصورت کم خونی شدید در 6 ماهه اول زندگی کودک تظاهر میکند و درصورت عدم شروع تزریق خون ، بافت مغز استخوان و مکانهای خونساز خارج مغز استخوان فعال و بزرگ شده و باعث بزرگی مغز استخوانها بخصوص استخوانهای پهن (صورت و جمجمه) و بزرگی کبد و طحال میشوند.

علایم بیماری
کم خونی شدید طوریکه برای بقاء بیمار تزریق مکرر خون لازم است.
افزایش حجم شدید مغز استخ
وان بخصوص در استخوانهای صورت و جمجمه ، چهره خاص افراد تالاسمی را ایجاد میکند (چهره موش خرمایی).
اختلال رشد دربچههای بزرگتر
رنگ پریدگی ، زردی و گاهی پوست ممکن است به دلیل رنگ پریدگی و یرقان و رسوب ملانین به رنگ مس در آید.
بزرگی کبد و طحال ، در سنین بالاتر گاهی طحال به حدی بزرگ میشود که باعث تخریب بیشتر گلبولهای قرمز میشود.
علایم ناشی از رسوب آهن در بافتهای مختلف از جمله پانکراس و قلب و غدد جنسی و ایجاد دیابت و نارسایی قلبی و تاخیر در بلوغ.
استخوانها نازک شده و مستعد شکستگی میشوند.
تشخیص
در آزمایش خون تالاسمی ماژور گلبولهای قرمز خون کوچک و کم رنگ خواهد بود (کم خونی هیپوکروم میکروسیتر). افت شدید هموگلوبین به مقادیر کمتر از 5 گرم در دسی لیتر وجود دارد. بیلی روبین سرم به علت تخریب سلولها افزایش مییابد و سایر آزمایشات که لزومی برای گفتن همه آنها نیست. تشخیص قطعی با الکتروفورز هموگلوبین انجام میشود که در تالاسمی ماژور هموگلوبین A طبیعی ساخته نمیشود و 98% هموگلوبینها را هموگلوبین F تشکیل میدهد و هموگلوبین A2 نیز تا 5% افزایش پیدا میکند.
عوارض
از عوارض تالاسمی یک سری از عوارض از جمله اختلال رشد و تغییر قیافه بیمار و بزرگی کبد و طحال که به علت خود بیماری است و یکسری عوارض دیگر ناشی از درمان تالاسمی است. اصلیترین این عارضه هموسیدوز یا هموکروماتوز است.
هموسیدروز به رسوب آهن در بافتها گفته میشود که نتیجه غیر قابل اجتناب تزریق طولانی مدت خون است. در هم نیم لیتر خونی که به بیمار تزریق میشود، حدود 200mg آهن به بافتها منتقل میکند که این مقدار آهن نمیتواند از بدن دفع شود و در بافتها رسوب میکند و باعث نارسایی در بافتها میگردد. بخصوص رسوب آهن در قلب و پانکراس و غدد ، مشکل اصلی این بیماران خواهد بود که باعث نارسایی پانکراس و دیابت ، نارسایی قلبی و نارسایی غدد جنسی و تیروئید و ... میشود.
درمان
تالاسمی شدید و درمان نشده همیشه باعث مرگ در دوران کودکی میگردد. در صورت تزریق مکرر خون و حفظ سطح مناسبی از خون میتوان طول عمر ا افزایش داد و تا حد زیادی مانع از تغییرات استخوانی و اختلال رشد گردید. پس درمان تالاسمی عبارتند از:
تزریق دراز مدت خون: هدف از تزریق خون مکرر برای بیمار حفظ هموگلوبین بیمار در سطح بالای 10 است.
دفروکسامین: مشکل اصلی بیماران تالاسمی بعد از سالها ، هموسیدروز و اضافه بار آهن است، که میتوان آن را به کمک تزریق مرتب دفروکسامین به صورت زیر جلدی یا وریدی تخفیف داد. این دارو با آهن ترکیب شده و از ادرار دفع میشود. البته مقدار زیاد این دارو ممکن است باعث واکنش پوستی در محل تزریق و یا عوارض عصبی به ویژه در دستگاه بینایی و شنوایی شود. بنابراین این دارو به تنهایی برای پیشگیری دراز مدت از مسمومیت با آهن کافی نیست.
برداشتن طحال: اگر بزرگی طحال ، نیاز به تزریق خون را بیشتر کند طحال برداشته میشود تا نیاز به خون کاهش یابد.
پیوند مغز استخوان: درمان قطعی بیماری با پیوند مغز استخوان است. البته این عمل با مرگ ومیر بالایی همراه است. و در برخی بیماران نیز سلولهای تالاسمی مجددا رشد میکنند.
روند بیماری
امروزه با توجه به درمانهای موجود بیماران تا 30 سالگی هم زنده میمانند. و اینها بچههایی با رشد ناقص هستند و شایعترین علت مرگ آنها نارسایی قلبی به علت هموسیدروز و همچنین به علت تزریق خون و افزایش بار قلب میباشد.
تالاسمی مینور
تالاسمی مینور معمولا بدون علامت بوده و علایم بالینی واضح ندارند و بطور عمده در تستهای چکاپ به صورت اتفاقی تشخیص داده میشوند. این افراد کم خونی مختصر (هموگلوبین بیش از 10) با سلولهای گلبول قرمز کوچک و کم رنگ (هیپوکروم میکروسیتر) دارند که معمولا مشکلساز نمیباشد.
تالاسمی مینور در نتیجه اختلال یکی از دو ژن سازنده زنجیره گلوبین بتا به وجود میآید که این ژن ناقص یا از پدر و یا از مادر به فرد به ارث رسیده است، در نتیجه کاهش یا فقدان ساخت زنجیره بتا از یک ژن اتفاق میافتد و به دنبال آن هموگلوبین A2 تا حدود %8-4 افزایش مییابد و گاهی افزایش هموگلوبین F در حدود %1-5 دیده میشود.
تنها نکتهای که در تالاسمی خفیف یا مینور جالب توجه است، این است که این افراد موقع ازدواج نباید با یک فرد شبیه خود (تالاسمی مینور) ازدواج کنند.
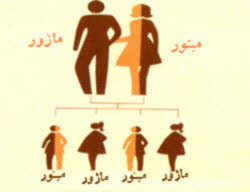
آلفا تالاسمی
علت آلفا تالاسمی حذف یک یا چند ژن از 4 ژن سازنده زنجیره آلفاست، هر چه تعداد ژنهای حذف شده بیشتر باشد بیماری شدیدتر میشود و براساس تعداد ژنهای حذف شده به 4 گروه تقسیم میشوند.
هیدروپس فتالیس: که حذف هر 4 ژن آلفا را دارند و هموگلوبین ساخته شده فقط از زنجیرههای گاما تشکیل شده است که هموگلوبین بارتز گفته میشود و وخیمترین نوع آلفا تالاسمی است و با حیات خارج رحمی منافات دارد و جنین هنگام تولد مرده است و یا مدت کوتاهی پس از تولد میمیرد. این جنینها دچار ادم شدید هستند.
بیماری هموگلوبین H: که در اثر حذف 3 ژن آلفا گلوبین بوجود میآید. بیماران دچار کم خونی هیپوکروم میکروسیتیک بوده و بزرگی طحال در آنها دیده میشود. در بعضی مواقع ممکن است نیاز به تزریق خون داشته باشند و در صورت کم خونی شدید و نیاز به انتقال خون باید طحال برداشته شود.
صفت آلفا تالاسمی 1: که 2 ژن آلفا حذف شده و از هر لحاظ شبیه بتا تالاسمی مینور است.
صفت آلفا تالاسمی 2: که فقط یک ژن از 4 ژن حذف شده و یک حالت ناقل ژن ، خاموش و بدون علامت است.
 انتخاب جراح بینی - بهترین جراح بینی
انتخاب جراح بینی - بهترین جراح بینی  عکس: استهلال ماه مبارک رمضان
عکس: استهلال ماه مبارک رمضان  عکس: ارزش تیم های حاضر در یورو 2016
عکس: ارزش تیم های حاضر در یورو 2016