اخبار
2 دقیقه پیش | عکس: استهلال ماه مبارک رمضانهمزمان با آغاز ماه مبارک رمضان جمعی از کارشناسان حوزه نجوم همراه با نماینده دفتر استهلال مقام معظم رهبری عصر دوشنبه هفدهم خرداد برای رصد هلال شب اول ماه مبارک رمضان بوسیله ... |
2 دقیقه پیش | تا 20 سال آینده 16 میلیون بیکار داریموزیر کشور گفت: در نظام اداری فعلی که میتواند در ۱۰ روز کاری را انجام دهد، در ۱۰۰ روز انجام میشود و روند طولانی دارد که باید این روند اصلاح شود. خبرگزاری تسنیم: عبدالرضا ... |
آزمایش هایی برای پیشگیری از ٦ هزار بیماری ژنتیکی
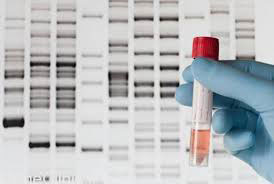
این وضع با توجه به کاهش نرخ رشد جمعیت و میزان موالید میتواند خطر بالقوهای برای سلامت آینده جامعه باشد. براساس همین آمار بخش قابل توجهی از این معلولیتها ریشه در اختلالات و بیماریهای ژنتیکی دارد که جنین از همان بدو شکلگیری از والدین خود بهارث میبرد.
به عبارت دیگر یکی از عوامل بسیار مهم و موثر در بروز این دسته از بیماریها وجود ژنهای معیوب در والدین است و بر همین اساس ازدواجهای فامیلی میتواند نقش تشدیدکنندهای در ایجاد بیماریهای ژنتیک و درنهایت تولد نوزادان معلول و بیمار داشته باشد، بهطوری که براساس اعلام متخصصان و پژوهشگران حوزه ژنتیک بروز بیماری ژنتیکی در نوزادانی که والدین آنها با هم نسبت فامیلی دارند ٢ برابر بیشتر از سایر موارد است و این درحالی است که براساس اعلام مسئولان ثبت احوال ٢٠ تا ٢٥درصد از ازدواجها در کشور فامیلی است. البته این آمار در شهرستانها و روستاها به دلیل شرایط خاص فرهنگی بسیار بالاتر است و همین موضوع تولد نوزادان معلول در این مناطق را بیشتر کرده است.
اما تولد نوزاد معلول یا بیمار جدا از درد و رنجی که برای بیمار و خانواده او به همراه دارد هزینه سنگینی را هم متوجه نظام درمانی کشور خواهد کرد، هزینههایی که در ٩٥درصد موارد باعث نخواهد شد تا بیمار مداوا شود و درنهایت هم بیشتر این افراد به دلیل بیماری و عوارض ناشی از آن فوت میکنند. در چنین شرایطی انجام مشاوره ژنتیک قبل از ازدواج بهخصوص برای زوجهایی که در خانوادههای آنها سابقه بیماریهای ژنتیکی وجود دارد یا نسبت فامیلی با هم دارند، میتواند تا حد بسیار زیادی از بروز مشکلات بعدی جلوگیری کند. اما هزینههای سنگین مشاوره و آزمایشهای ژنتیک باعث شده تا زوجها قبل از ازدواج چندان تمایلی به انجام مشاوره و آزمایش ژنتیک نداشته باشند.
مشاوره ژنتیک تعرفه مشخصی ندارد
سعید مروتی دانشیار ژنتیک پزشکی با بیان اینکه اولویت اول برای جلوگیری از تولد نوزادان بیمار انجام مشاوره ژنتیک است، به «شهروند» میگوید: «مشاوره ژنتیک به سه دوره، قبل از ازدواج، قبل از بارداری و طی دوران بارداری تقسیم میشود که بدون تردید، بهترین زمان برای انجام مشاوره، قبل از ازدواج است البته مشاوره ژنتیک فقط به این سه دوره منتهی نمیشود، بلكه حتی اگر در خانوادهای، نوزادی با نقص مادرزادی، وراثتی و کروموزومی متولد شود، بهطور قطع انجام مشاوره ژنتیک ضرورت دارد.»
او میافزاید: «در برخی خانوادهها، ریسک تولد نوزادان نابهنجار و دارای اختلالات ژنتیکی به مراتب بیش از سایر خانوادههاست. بهطوری که در ازدواجهای فامیلی، خانوادههایی که سابقه عقبماندگی ذهنی، اختلال رشد، کوتولگی، ناشنوایی، نابینایی، تالاسمی، هموفیلی، اختلالات عصبی و عضلانی دارند انجام مشاوره ژنتیک قبل از ازدواج و در نهایت در طول بارداری، ضروری است.»
عضو هیأتعلمی دانشگاه بقیهالله حمایت دولت، نظام بهداشتی و درمانی و بیمهها، برای کاهش هزینههای مشاوره و آزمایشهای ژنتیک را یکی از نیازهای مهم عنوان میکند و میگوید: «با توجه به آمار بالای ازدواجهای فامیلی در کشور که در برخی از نقاط به ٤٠درصد هم میرسد، پوشش بیمهای مشاوره ژنتیک امری ضروری است. درحالیکه تاکنون به جز در چند مورد خاص هیچ اقدامی در این خصوص انجام نشده است.»
او با بیان اینکه درحال حاضر هزینه انجام مشاوره ژنتیک چیزی در حدود ٤٥ تا ٥٠هزار تومان است، میافزاید: «متاسفانه از سوی وزارت بهداشت هیچ تعرفهای برای این خدمات مشخص نشده است و به همین دلیل هم هزینههای دریافتی در نقاط مختلف با هم تفاوت دارد، ولی سازمان نظام پزشکی براساس مدت زمان مشاوره که معمولا چیزی در حدود ٤٥ دقیقه تا یک ساعت است، ٣ برابر تعرفه متخصص داخلی نرخ تعیین کرده است که چیزی در حدود ٤٥هزار تومان است. البته پرداخت این رقم برای بسیاری از زوجها کار آسانی نیست. من خودم بارها شاهد بودم که بسیاری از زوجها با اعلام هزینه به آنها از انجام مشاوره منصرف شدهاند. شاید برای برخی از مردم ٥٠هزار تومان رقم ناچیزی باشد، ولی برای بسیاری از مراجعهکنندگان رقم قابل توجهی است.»
کاهش چشمگیر نوزادان تالاسمی با اجباری شدن آزمایشهای قبل از ازدواج
این درحالی است که حمایتهای
انجام گرفته توسط دولت و بیمهها درخصوص برخی از بیماریهای شایع نظیر تالاسمی باعث شده تا روند رو به رشد این بیماری کنترل شود، بهطوری که تا قبل از سال ٧٤ و اجباری شدن انجام این آزمایش قبل از ازدواج سالانه بین ٨٠٠ تا یکهزار نوزاد تالاسمی در کشور متولد میشد که این رقم درحال حاضر به ١٠٠ تا ١٥٠ نوزاد کاهش یافته است. مجید آراسته رئیس انجمن تالاسمی ایران با بیان این مطلب به «شهروند» میگوید: «خوشبختانه درخصوص بیماران تالاسمی با اجباری شدن انجام آزمایش قبل از ازدواج و حمایتهای انجامشده توسط دولت و بیمههای پایه این بیماری کنترل شد و سیر نزولی پیدا کرد.»
او تولد سالانه ١٠٠ تا ١٥٠ نوزاد تالاسمی را معلول وجود مشکلات فرهنگی و نقص در سیستم اجرای مشاورههای ژنتیک میداند و میافزاید: «در بسیاری از مناطق سطح آگاهی مردم نسبت به این مسأله پایین است و مشاوره هم آنطور که باید نمیتواند خطرات پیش رو را به مراجعهکنندگان گوشزد کند.»
آراسته با اشاره به دیگر بیماریهای ژنتیکی مانند معلولیتهای جسمی، حرکتی و عقبماندگی ذهنی و هزینههای مداوای این گروه از بیماران میگوید: «متاسفانه در بیشتر موارد، هیچ درمان قطعی برای این بیماران وجود ندارد و تمام هزینههای انجام شده فقط برای ثابت نگه داشتن شرایط بیمار است.»
او با اشاره به بالا رفتن سن ازدواج در کشور و خطر افزایش چند برابر تولد نوزادان بیمار در کشور میگوید: «اصول اقتصاد سلامت حکم میکند که حمایتهای دولت و سازمانهای بیمهگر در این حوزه بیشتر شود، چون هزینههای درمان این گروه از بیماران بسیار بالا است. یکی از نواقص در نظام بیمهای کشور، پرداخت هزینه به درمان است، درحالیکه میتوان با پوشش مناسب مشاوره و آزمایشهای ژنتیک، پیشگیری موثری در تولد نوزادان بیمار انجام داد که درنهایت کاهش هزینههای درمانی را درپی خواهد داشت.»
آراسته ضعف و کمکاری سازمان بهزیستی را یکی دیگر از مشکلات این حوزه عنوان میکند و میافزاید: «یکی از سازمانهای حمایتکننده سازمان بهزیستی است که به دلیل مشکلات متعدد کمترین حمایت ممکن را انجام میدهد. برای مثال برای انجام چند آزمایش که چیزی در حدود ٢میلیون تومان هزینه دارد، فقط ٢٠٠هزار تومان پرداخت میکند، خب با این شرایط چگونه میتوان انتظار داشت که زوجهای جوان برای اطمینان از سلامت نوزاد خود به مشاوره و آزمایشهای ژنتیک تمایل نشان دهند.»
مشکل اصلی دولتی بودن بیمهها است
این صحبتها درحالی از سوی مجید آراسته مطرح میشود که همتای او در انجمن بیماران هموفیلی مشکل اصلی در این خصوص را دولتی بودن بیمه میداند. احمد قویدل رئیس انجمن هموفیلی ایران با بیان این مطلب به «شهروند» میگوید: «تا زمانی که بیمهها دستشان در جیب دولت است، نمیتوان انتظار رفتار حرفهای از آنها داشت. مشکل اصلی، ریشه دولتی بیمهها است، به همین دلیل هم تاکنون سازمانهای بیمهگر منطبق بر اصول حرفهای حرکت نکردهاند.»
او میافزاید: «در چنین شرایطی طبیعی است که بیمهها به فکر پوشش خدماتی مانند مشاوره و آزمایشهای ژنتیک نباشند، چون هزینههای پرداختی از طرف بیمهها در حقیقت از جیب دولت برداشت میشود، تا مادامی که چنین شرایطی وجود داشته باشد، پوشش بیمهها برای خدمات پیشگیری به همین منوال است. اگر بیمهها به سمت خصوصی شدن حرکت کنند، رفتهرفته این مشکلات کم خواهد شد.»
قویدل با بیان اینکه از چند ماه قبل با همکاری شخص وزیر بهداشت، آزمایشهای ژنتیک تشخیص هموفیلی نیز در ردیف آزمایشهای تحت پوشش و حمایت بیمهها قرار گرفته است، میافزاید: «براساس آخرین آمار سالانه بین ١٠٠ تا ١٥٠ نوزاد هموفیلی در کشور متولد میشوند که البته این رقم در اواسط دهه ٧٠ چیزی در حدود ٤٠٠ تولد هموفیلی در کشور بود.»
او ادامه میدهد: «تحت پوشش قرار گرفتن آزمایشهای تشخیصی برای بیماران هموفیلی توسط بیمههای پایه سلامت با استقبال خوب بیماران مواجه شده است، تا قبل از این اگر پدر یا مادری دچار این بیماری بودند باید چیزی در حدود یک تا ٢میلیون تومان هزینه میکردند تا از انتقال ژن معیوب خود به جنین مطلع شوند، ولی با همکاری خوب وزارت بهداشت، این هزینه کاهش چشمگیری پیدا کرده است.»
با تمام این انتقادها از پوشش نامناسب بیمههای پایه از مشاوره و آزمایشهای ژنتیک، فرهاد خدایی رئیس گروه پارکلینیک درمان غیرمستقیم سازمان تأمین اجتماعی، حمایت بیمههای پایه از آزمایشهای ژنتیک را درحد قابل قبولی ارزیابی میکند و به «شهروند» میگوید: «براساس دستورالعمل بسته خدماتی بیماران خاص و صعبالعلاج خدمات انجام آزمایشهای ژنتیک برای این گروه از بیماران به صورت رایگان انجام میشود.»
او میافزاید: «تمامی آزمایشهای ژنتیک برای بیماران تالاسمی، هموفیلی و دیالیزی به صورت رایگان انجام میشود و برای مشاورههای قبل از بارداری نیز تعرفه مشخصی در نظر گرفته شده است.»
آزمایشهای ٦ میلیونی
رئیس آزمایشگاه ژنتیک پزشکی بیوژن با اشاره به اینکه با انجام مشاوره ژنتیک و ترسیم شجرهنامه زوجین در بیشتر موارد نیازی به انجام آزمایش ژنتیک نخواهد بود، میگوید: «ولی در مواردی که نیاز به انجام آزمایش توسط مشاور لازم تشخیص داده شود، با توجه به نوع بیماری و توصیه مشاور درخصوص همان بیماری از زن و مرد آزمایش گرفته خواهد شد که بسته به نوع بیماری و ژنهای ناقل آن بیماری مشخص، آزمایشها از ٢٠٠هزار تومان تا ٦میلیون تومان متغیر است. البته بخشی از آزمایشها با توجه به نوع بیماری توسط برخی از بیمهها پوشش داده میشود که البته بسیار ناچیز است. یعنی یکی دیگر از مشکلات این بخش مربوط به هزینههای سنگین این آزمایشها است، چون پرداخت ٣میلیون تومان برای چند آزمایش هزینه بسیار زیادی است.»
مروتی با بیان اینکه اگر دولت با این عدم حمایت قصد صرفهجویی دارد، به نتیجه نخواهد رسید، میافزاید: «هزینه مشاوره با انجام چند آزمایش برای بیماریهای ژنتیکی شایع در کشور چیزی در حدود یک تا ٢میلیون تومان خواهد شد، درحالیکه هزینه یک بیمار هموفیلی برای دریافت فاکتورهای خونی در سال رقمی بالغ بر ١٥٠میلیون تومان است. خب از لحاظ اقتصادی این وضع به ضرر دولت و وزارت بهداشت است و از آن مهمتر همین بیمار هموفیلی با این هزینه بالا که به بدنه نظام بهداشتی کشور تحمیل میکند، هیچ وقت درمان قطعی نخواهد شد، در صورتی که با انجام یک مشاوره و نهایتا چند آزمایش ژنتیک میتوان از تولد این بیماران جلوگیری کرد، بهطورکلی حمایت بیمهها خطر تولد نوزادان بیمار را کاهش میدهد.»
او ادامه میدهد: «البته من موضوع مافیای داروهای بیماران خاص را تأیید نمیکنم و قصد متهم کردن کسی را هم ندارم، ولی با یک حساب سرانگشتی ساده میتوان دید که فقط در بیماران هموفیلی چه هزینه سنگینی بر دوش دولت و وزارت بهداشت و بیمهها است، درحالیکه همین سازمان بیمهگر از پوشش مشاوره و آزمایشهای ژنتیک که به مراتب هزینههای کمتری دارد، امتناع میکند.»
این استاد دانشگاه با تأکید بر لزوم بازنگری در تعرفهها و پوشش بیمههای پایه سلامت درخصوص مشاوره ژنتیک و آزمایشهای آن میافزاید: «تاکنون بالغ بر ١٩هزار بیماری با ریشههای ژنتیکی در دنیا شناخته شده که با توجه به پیشرفتهای حاصل شده در این حوزه بخش قابل توجهی از آنها قبل از تشخیص و جلوگیری است، بهطوری که درحال حاضر توانایی تشخیص بیش از ٦هزار بیماری ژنتیکی با انجام این آزمایش ها وجود دارد. البته نمونههای آزمایشگاهی برای تشخیص به آزمایشگاهای خارج از کشور فرستاده میشود چون با روشهای جدید هزینه این آزمایشگاهها بسیار کاهش یافته است. البته نمیتوان توقع داشت که همه این بیماریها توسط بیمهها پوشش داده شود، ولی میتوان برای ١٠٠بیماری شایع که هزینه انجام آزمایشهای آن در داخل کشور چیزی در حدود ٢ تا ٣میلیون تومان است از تولد نوزادان بیمار جلوگیری کرد.»
اخبار اجتماعی - شهروند
ویدیو مرتبط :
جهش ژنتیکی عامل بیماری پروانه ای
خواندن این مطلب را به شما پیشنهاد میکنیم :
تالاسمی یک بیماری ارثی-ژنتیکی

تالاسمی نوعی کم خونی ارثی و ژنتیکی است که به علت اشکال در ساخت زنجیرههای پروتئینی هموگلوبین بوجود میآید.هموگلوبین مولکول اصلی داخل گویچههای قرمز است که از هم و زنجیرههای پروتئنی یا گلوبین تشکیل شده است. در هر زنجیره گلوبین یک مولکول هم وجود دارد که اکسیژن را توسط آهن خود حمل میکند. پس تولید هموگلوبین نیاز به تامین آهن و ساخت هموگلوبین دارد بر اساس نوع زنجیره پروتئینی چند نوع هموگلوبین وجود دارد:
هموگلوبین A: هموگلوبین طبیعی در بالغین عمدتا همولگوبین A میباشد که تقریبا حدود 98% از هموگلوبین جریان خون را تشکیل میدهد و از زنجیره 4 تایی حاوی دو زنجیره آلفا و دو زنجیره بتا ساخته میشود. (α2β2)
HGbA2: هموگلوبین A2 از 2 زنجیره آلفا و 2زنجیره بتا تشکیل میشود.(α2δ2) که بطور طبیعی 2-1% هموگلوبین در بالغین را تشکیل میدهد.
HGbF: هموگلوبین F که هموگلوبین اصلی دوران جنینی است و کمتر از 1% هموگلوبین در بالغین را نیز شامل میشود،از زنجیره 4 تایی 2 تا آلفا و 2 تا گاما (α2δ2) تشکیل گردیده است و هموگلوبین های C , H و ... که در بعضی بیماریها بوجود میآید.
برای ساخت زنجیره بتا هر فرد از هر والد خود (پدر و مادر) یک ژن سازنده این زنجیره را دریافت میکند و برای زنجیرههای δ,α از هر والد 2 ژن دریافت میکند. و بر اساس جهش یا حذف هر کدام از این ژنها ساخت و زنجیره مربوطه مختل شده و انواع بیماری تالاسمی را خواهیم داشت.
هموگلوبین نه تنها برای حمل و تحویل طبیعی اکسیژن لازم است، بلکه در شکل و اندازه و بدشکلی گلبول قرمز دخالت دارد. مقدار کل هموگلوبین خون بطور طبیعی در خانمها 2±12 و در آقایان 2±14 گرم در دسیلیتر میباشد.
انواع تالاسمی
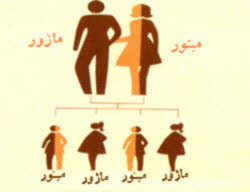
تالاسمی به دو نوع آلفا تالاسمی و بتا تالاسمی است که خود بتا تالاسمی هم شامل تالاسمی ماژور (تالاسمی شدید) و تالاسمی مینور یا تالاسمی خفیف میباشد. افراد مبتلا به تالاسمی مینور در واقع کم خونی مشکلسازی ندارندریا، ولی اگر دو فرد تالاسمی مینور با هم ازدواج کنند به احتمال 25% فرزندنشان دچار تالاسمی شدید ماژور خواهد بود و 25% فرزندشان سالم و 50% تالاسمی مینور خواهند داشت.
تالاسمی ماژور
تالاسمی ماژور یا آنمی کولی به علت حذف یا جهش در هر دو ژن سازنده زنجیره بتا ایجاد میشود و به این ترتیب یا هیچ زنجیره بتایی ساخته نمیشود و یا به مقدار کمی ساخته میشود. در نتیجه بدن کمبود این زنجیرهها را با ساخت زنجیرههای آلفا جبران میکند که این زنجیرههای آلفای اضافی برای گلبولهای قرمز سمی هستند و با رسوب بر روی سلولهای گلبول قرمز باعث میشوند که گلبولهای قرمز در مغز استخوان و در داخل خون تخریب شده و زنجیرههای آلفا در مغز استخوان رسوب میکنند. از طرفی به علت خونسازی غیر موثر ، مراکز خونساز خارج مغز استخوان ، ار جمله کبد و طحال شروع به خونسازی میکنند و بزرگ میشوند.
بیماری معمولا بصورت کم خونی شدید در 6 ماهه اول زندگی کودک تظاهر میکند و درصورت عدم شروع تزریق خون ، بافت مغز استخوان و مکانهای خونساز خارج مغز استخوان فعال و بزرگ شده و باعث بزرگی مغز استخوانها بخصوص استخوانهای پهن (صورت و جمجمه) و بزرگی کبد و طحال میشوند.

علایم بیماری
کم خونی شدید طوریکه برای بقاء بیمار تزریق مکرر خون لازم است.
افزایش حجم شدید مغز استخ
وان بخصوص در استخوانهای صورت و جمجمه ، چهره خاص افراد تالاسمی را ایجاد میکند (چهره موش خرمایی).
اختلال رشد دربچههای بزرگتر
رنگ پریدگی ، زردی و گاهی پوست ممکن است به دلیل رنگ پریدگی و یرقان و رسوب ملانین به رنگ مس در آید.
بزرگی کبد و طحال ، در سنین بالاتر گاهی طحال به حدی بزرگ میشود که باعث تخریب بیشتر گلبولهای قرمز میشود.
علایم ناشی از رسوب آهن در بافتهای مختلف از جمله پانکراس و قلب و غدد جنسی و ایجاد دیابت و نارسایی قلبی و تاخیر در بلوغ.
استخوانها نازک شده و مستعد شکستگی میشوند.
تشخیص
در آزمایش خون تالاسمی ماژور گلبولهای قرمز خون کوچک و کم رنگ خواهد بود (کم خونی هیپوکروم میکروسیتر). افت شدید هموگلوبین به مقادیر کمتر از 5 گرم در دسی لیتر وجود دارد. بیلی روبین سرم به علت تخریب سلولها افزایش مییابد و سایر آزمایشات که لزومی برای گفتن همه آنها نیست. تشخیص قطعی با الکتروفورز هموگلوبین انجام میشود که در تالاسمی ماژور هموگلوبین A طبیعی ساخته نمیشود و 98% هموگلوبینها را هموگلوبین F تشکیل میدهد و هموگلوبین A2 نیز تا 5% افزایش پیدا میکند.
عوارض
از عوارض تالاسمی یک سری از عوارض از جمله اختلال رشد و تغییر قیافه بیمار و بزرگی کبد و طحال که به علت خود بیماری است و یکسری عوارض دیگر ناشی از درمان تالاسمی است. اصلیترین این عارضه هموسیدوز یا هموکروماتوز است.
هموسیدروز به رسوب آهن در بافتها گفته میشود که نتیجه غیر قابل اجتناب تزریق طولانی مدت خون است. در هم نیم لیتر خونی که به بیمار تزریق میشود، حدود 200mg آهن به بافتها منتقل میکند که این مقدار آهن نمیتواند از بدن دفع شود و در بافتها رسوب میکند و باعث نارسایی در بافتها میگردد. بخصوص رسوب آهن در قلب و پانکراس و غدد ، مشکل اصلی این بیماران خواهد بود که باعث نارسایی پانکراس و دیابت ، نارسایی قلبی و نارسایی غدد جنسی و تیروئید و ... میشود.
درمان
تالاسمی شدید و درمان نشده همیشه باعث مرگ در دوران کودکی میگردد. در صورت تزریق مکرر خون و حفظ سطح مناسبی از خون میتوان طول عمر ا افزایش داد و تا حد زیادی مانع از تغییرات استخوانی و اختلال رشد گردید. پس درمان تالاسمی عبارتند از:
تزریق دراز مدت خون: هدف از تزریق خون مکرر برای بیمار حفظ هموگلوبین بیمار در سطح بالای 10 است.
دفروکسامین: مشکل اصلی بیماران تالاسمی بعد از سالها ، هموسیدروز و اضافه بار آهن است، که میتوان آن را به کمک تزریق مرتب دفروکسامین به صورت زیر جلدی یا وریدی تخفیف داد. این دارو با آهن ترکیب شده و از ادرار دفع میشود. البته مقدار زیاد این دارو ممکن است باعث واکنش پوستی در محل تزریق و یا عوارض عصبی به ویژه در دستگاه بینایی و شنوایی شود. بنابراین این دارو به تنهایی برای پیشگیری دراز مدت از مسمومیت با آهن کافی نیست.
برداشتن طحال: اگر بزرگی طحال ، نیاز به تزریق خون را بیشتر کند طحال برداشته میشود تا نیاز به خون کاهش یابد.
پیوند مغز استخوان: درمان قطعی بیماری با پیوند مغز استخوان است. البته این عمل با مرگ ومیر بالایی همراه است. و در برخی بیماران نیز سلولهای تالاسمی مجددا رشد میکنند.
روند بیماری
امروزه با توجه به درمانهای موجود بیماران تا 30 سالگی هم زنده میمانند. و اینها بچههایی با رشد ناقص هستند و شایعترین علت مرگ آنها نارسایی قلبی به علت هموسیدروز و همچنین به علت تزریق خون و افزایش بار قلب میباشد.
تالاسمی مینور
تالاسمی مینور معمولا بدون علامت بوده و علایم بالینی واضح ندارند و بطور عمده در تستهای چکاپ به صورت اتفاقی تشخیص داده میشوند. این افراد کم خونی مختصر (هموگلوبین بیش از 10) با سلولهای گلبول قرمز کوچک و کم رنگ (هیپوکروم میکروسیتر) دارند که معمولا مشکلساز نمیباشد.
تالاسمی مینور در نتیجه اختلال یکی از دو ژن سازنده زنجیره گلوبین بتا به وجود میآید که این ژن ناقص یا از پدر و یا از مادر به فرد به ارث رسیده است، در نتیجه کاهش یا فقدان ساخت زنجیره بتا از یک ژن اتفاق میافتد و به دنبال آن هموگلوبین A2 تا حدود %8-4 افزایش مییابد و گاهی افزایش هموگلوبین F در حدود %1-5 دیده میشود.
تنها نکتهای که در تالاسمی خفیف یا مینور جالب توجه است، این است که این افراد موقع ازدواج نباید با یک فرد شبیه خود (تالاسمی مینور) ازدواج کنند.
آلفا تالاسمی
علت آلفا تالاسمی حذف یک یا چند ژن از 4 ژن سازنده زنجیره آلفاست، هر چه تعداد ژنهای حذف شده بیشتر باشد بیماری شدیدتر میشود و براساس تعداد ژنهای حذف شده به 4 گروه تقسیم میشوند.
هیدروپس فتالیس: که حذف هر 4 ژن آلفا را دارند و هموگلوبین ساخته شده فقط از زنجیرههای گاما تشکیل شده است که هموگلوبین بارتز گفته میشود و وخیمترین نوع آلفا تالاسمی است و با حیات خارج رحمی منافات دارد و جنین هنگام تولد مرده است و یا مدت کوتاهی پس از تولد میمیرد. این جنینها دچار ادم شدید هستند.
بیماری هموگلوبین H: که در اثر حذف 3 ژن آلفا گلوبین بوجود میآید. بیماران دچار کم خونی هیپوکروم میکروسیتیک بوده و بزرگی طحال در آنها دیده میشود. در بعضی مواقع ممکن است نیاز به تزریق خون داشته باشند و در صورت کم خونی شدید و نیاز به انتقال خون باید طحال برداشته شود.
صفت آلفا تالاسمی 1: که 2 ژن آلفا حذف شده و از هر لحاظ شبیه بتا تالاسمی مینور است.
صفت آلفا تالاسمی 2: که فقط یک ژن از 4 ژن حذف شده و یک حالت ناقل ژن ، خاموش و بدون علامت است.
 انتخاب جراح بینی - بهترین جراح بینی
انتخاب جراح بینی - بهترین جراح بینی  عکس: استهلال ماه مبارک رمضان
عکس: استهلال ماه مبارک رمضان  عکس: ارزش تیم های حاضر در یورو 2016
عکس: ارزش تیم های حاضر در یورو 2016