سلامت
2 دقیقه پیش | نشانه ها و عوارض کمبود ویتامینها در بدنویتامینها نقش مهمی را در بدن انسان ایفا میکنند. بهنحویکه کمبود ویتامین (حتی یکی از آنها) میتواند برای هر فردی مشکلات اساسی را به وجود آورد. گجت نیوز - معین ... |
2 دقیقه پیش | چرا پشه ها بعضی ها را بیشتر نیش میزنند؟فصل گرما و گزیده شدن توسط پشه ها فرا رسیده، دوست دارید بدانید پشه ها بیشتر چه کسانی را دوست دارند؟ بیشتر کجاها می پلکند؟ و از چه مواد دفع کننده ای نفرت دارند؟ وب سایت ... |
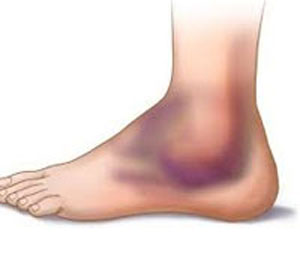
کدام كبودیها نشانگر بیماری خطرناكی است؟
كبود شدن، یك اتفاق معمول و طبیعی در زمان آسیب دیدن و ضربه خوردن بافتی است اما چه زمانی یك كبودی میتواند خطرناك باشد و كی باید كبودیها را به عنوان زنگ خطر در نظر گرفت؟
زیاد با میز و صندلی برخورد میكنید؟
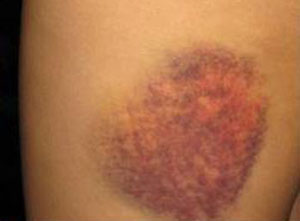
اگر از گروه آدمهای حواسپرت باشید یا مشغله زیادی داشته باشید قاعدتا با لكههای كبودی روی دستها، رانها و پاهایتان كه ناشی از برخورد با صندلیها، میزها و حتی گاهی در و پنجرههاست، آشنا هستید. كبودی یك روند طبیعی در عملكرد بدن- طی پاسخ به هرگونه آسیب و ضربه وارده - است.
در این روند وقتی به نقطهای ضربه میخورد رگهای خونی كوچك نزدیك به ناحیه آسیبدیده پاره میشوند و محتویات خود را خالی میكنند. اینگونه است كه رنگ ناحیه حالت تیره بین آبی تیره تا سیاه پیدا میكند و بعد در روند بهبود به حالت سبز متمایل به زرد تغییر رنگ میدهد.
بعضی كبودیها تا چند ماه بهبود نمییابد
جدا از تغییر رنگ، لكههای كبود غالبا با درد و تورم موضعی همراه هستند. كبودیها میتوانند كاملا سطحی باشند و فقط لایههای خیلی سطحی پوست را درگیر كنند یا اینكه به لایههای زیر پوست هم برسند یا حتی لایه عضلانی زیر پوست را هم درگیر كنند و البته گاه شدت ضربه و آسیب آنقدر زیاد است كه استخوانها هم صدمه میبینند. اینگونه آسیبهای شدید عمقی گاه تا ماهها زمان لازم دارند تا بهبود پیدا كنند. تمام موارد فوق را میتوان یك روند طبیعی بهبود در بدن دانست اما گاهی هم كبودیها میتوانند چیزی فراتر از این باشند.
3 نقطه مهم
ضربدیدگی و كبودی میتواند ناشی از هرچیزی باشد؛ آسیبهای ورزشی، افتادن، خوردن به میز و صندلی و تصادفات رانندگی و... اما گاهی این اتفاقات بدون علت مشخص یا پس از یك حادثه خیلی جزئی رخ میدهند. این میتواند نشانگر یك حالت پزشكی باشد كه باید به آن توجه كرد. ضربدیدگی و كبودیهای متعدد میتواند نشانگر اختلالات خونی و نقص در بند آمدن خون باشد.
در روند توقف خونریزی 3 عامل مهم در رگها نقش دارند: اول پلاكتها كه جزو سلولهای خونی هستند و در شكلگیری لختههای خون نقش دارند، دوم فاكتورهای انعقاد خون كه پروتئینهایی در جریان خون هستند و روند شكلگیری لختهها را هدایت میكنند و سوم خود عروق كه با تنگ شدنشان مانع از تجمع خون و مایعات در موضع آسیبدیده میشوند. اگر در هركدام از این سه عامل مشكلی وجود داشته باشد پروسه كبودی میتواند به طور مكرر و حتی پس از یك برخورد بسیار جزئی هم اتفاق بیفتد.
در چه مواقعی به پزشك مراجعه كنیم؟
اگر به طور پیاپی دچار كبودیهای بیدلیل میشوید یا مناطق كبودی بدن شما بزرگ و دردناك است و بدون علت مشخص ایجاد شدهاند یا اینكه كبودی در بدن شما همراه با علائم بیماری در كل بدن به خصوص با تب و از دست دادن تمركز ذهنی و حالت گیجی ذهنی است یا اینكه به طور مكرر دچار خونریزی از لثهها و بینی میشوید، در تمام این موارد بهتر است حتما به یك پزشك متخصص مراجعه كنید و در صورت لزوم آزمایشات لازم را زیرنظر او انجام دهید. خبر خوب اینكه كبود شدن حتی اگر به راحتی اتفاق بیفتد در صورتی كه مشكل زمینهای دیگری نداشته باشید حالتی نیست كه بخواهد شما را نگران كند.
وارفارین و آسپیرین مصرف میكنید
شایعترین مشكل در این میان اختلالات پلاكی است. بسیاری از داروها و برخی از عفونتها میتوانند این حالت را رقم بزنند. استفاده از داروهایی مثل وارفارین و آسپیرین هم میتوانند باعث این حالت شود. بیماریهای كبد مانع از تولید پروتئینهای لختهكننده خون میشود و البته بیماری هموفیلی هم میتواند این حالت را رقم بزند. در بیماری هموفیلی كمبود یك فاكتور مشخص (فاكتور 8) در مسیر انعقاد خون باعث بروز مشكل میشود.
اگر دیدید بیشتر از دوستتان دچار ضربدیدگی میشوید و بدنتان پر شده از كبودی، خیلی نگران نشوید، خب شاید بیشتر از دوستتان به این طرف و آن طرف برخورد میكنید. در ضمن حواستان باشد كه هرقدر سنتان بالاتر میرود احتمال بروز كبودی و ضربدیدگی با ضربهها و برخوردهای خفیفتر بیشتر و بیشتر میشود.
هرقدر كه سن بالاتر برود عروق خونی شكنندهتر میشود و لایههای پوست هم نازكتر میشوند و تمام اینها باعث میشود كه احتمال بروز كبودی در سن بالا بیشتر باشد. در ضمن بسیاری از داروها و مكملهایی كه افراد مسن مصرف میكنند هم احتمال بروز كبودیها را بالا میبرند (داروهای رقیقكننده جریان خون، كورتونها و حتی روغن ماهی از جمله موارد پرمصرف در میان افراد میانسال و سالخورده هستند).
منبع:مجله سیب سبز
ویدیو مرتبط :
افرود بسیار خطرناكی در استان ایلام
خواندن این مطلب را به شما پیشنهاد میکنیم :
تالاسمی یک بیماری ارثی-ژنتیکی

تالاسمی نوعی کم خونی ارثی و ژنتیکی است که به علت اشکال در ساخت زنجیرههای پروتئینی هموگلوبین بوجود میآید.هموگلوبین مولکول اصلی داخل گویچههای قرمز است که از هم و زنجیرههای پروتئنی یا گلوبین تشکیل شده است. در هر زنجیره گلوبین یک مولکول هم وجود دارد که اکسیژن را توسط آهن خود حمل میکند. پس تولید هموگلوبین نیاز به تامین آهن و ساخت هموگلوبین دارد بر اساس نوع زنجیره پروتئینی چند نوع هموگلوبین وجود دارد:
هموگلوبین A: هموگلوبین طبیعی در بالغین عمدتا همولگوبین A میباشد که تقریبا حدود 98% از هموگلوبین جریان خون را تشکیل میدهد و از زنجیره 4 تایی حاوی دو زنجیره آلفا و دو زنجیره بتا ساخته میشود. (α2β2)
HGbA2: هموگلوبین A2 از 2 زنجیره آلفا و 2زنجیره بتا تشکیل میشود.(α2δ2) که بطور طبیعی 2-1% هموگلوبین در بالغین را تشکیل میدهد.
HGbF: هموگلوبین F که هموگلوبین اصلی دوران جنینی است و کمتر از 1% هموگلوبین در بالغین را نیز شامل میشود،از زنجیره 4 تایی 2 تا آلفا و 2 تا گاما (α2δ2) تشکیل گردیده است و هموگلوبین های C , H و ... که در بعضی بیماریها بوجود میآید.
برای ساخت زنجیره بتا هر فرد از هر والد خود (پدر و مادر) یک ژن سازنده این زنجیره را دریافت میکند و برای زنجیرههای δ,α از هر والد 2 ژن دریافت میکند. و بر اساس جهش یا حذف هر کدام از این ژنها ساخت و زنجیره مربوطه مختل شده و انواع بیماری تالاسمی را خواهیم داشت.
هموگلوبین نه تنها برای حمل و تحویل طبیعی اکسیژن لازم است، بلکه در شکل و اندازه و بدشکلی گلبول قرمز دخالت دارد. مقدار کل هموگلوبین خون بطور طبیعی در خانمها 2±12 و در آقایان 2±14 گرم در دسیلیتر میباشد.
انواع تالاسمی
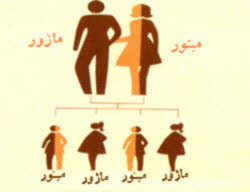
تالاسمی به دو نوع آلفا تالاسمی و بتا تالاسمی است که خود بتا تالاسمی هم شامل تالاسمی ماژور (تالاسمی شدید) و تالاسمی مینور یا تالاسمی خفیف میباشد. افراد مبتلا به تالاسمی مینور در واقع کم خونی مشکلسازی ندارندریا، ولی اگر دو فرد تالاسمی مینور با هم ازدواج کنند به احتمال 25% فرزندنشان دچار تالاسمی شدید ماژور خواهد بود و 25% فرزندشان سالم و 50% تالاسمی مینور خواهند داشت.
تالاسمی ماژور
تالاسمی ماژور یا آنمی کولی به علت حذف یا جهش در هر دو ژن سازنده زنجیره بتا ایجاد میشود و به این ترتیب یا هیچ زنجیره بتایی ساخته نمیشود و یا به مقدار کمی ساخته میشود. در نتیجه بدن کمبود این زنجیرهها را با ساخت زنجیرههای آلفا جبران میکند که این زنجیرههای آلفای اضافی برای گلبولهای قرمز سمی هستند و با رسوب بر روی سلولهای گلبول قرمز باعث میشوند که گلبولهای قرمز در مغز استخوان و در داخل خون تخریب شده و زنجیرههای آلفا در مغز استخوان رسوب میکنند. از طرفی به علت خونسازی غیر موثر ، مراکز خونساز خارج مغز استخوان ، ار جمله کبد و طحال شروع به خونسازی میکنند و بزرگ میشوند.
بیماری معمولا بصورت کم خونی شدید در 6 ماهه اول زندگی کودک تظاهر میکند و درصورت عدم شروع تزریق خون ، بافت مغز استخوان و مکانهای خونساز خارج مغز استخوان فعال و بزرگ شده و باعث بزرگی مغز استخوانها بخصوص استخوانهای پهن (صورت و جمجمه) و بزرگی کبد و طحال میشوند.

علایم بیماری
کم خونی شدید طوریکه برای بقاء بیمار تزریق مکرر خون لازم است.
افزایش حجم شدید مغز استخ
وان بخصوص در استخوانهای صورت و جمجمه ، چهره خاص افراد تالاسمی را ایجاد میکند (چهره موش خرمایی).
اختلال رشد دربچههای بزرگتر
رنگ پریدگی ، زردی و گاهی پوست ممکن است به دلیل رنگ پریدگی و یرقان و رسوب ملانین به رنگ مس در آید.
بزرگی کبد و طحال ، در سنین بالاتر گاهی طحال به حدی بزرگ میشود که باعث تخریب بیشتر گلبولهای قرمز میشود.
علایم ناشی از رسوب آهن در بافتهای مختلف از جمله پانکراس و قلب و غدد جنسی و ایجاد دیابت و نارسایی قلبی و تاخیر در بلوغ.
استخوانها نازک شده و مستعد شکستگی میشوند.
تشخیص
در آزمایش خون تالاسمی ماژور گلبولهای قرمز خون کوچک و کم رنگ خواهد بود (کم خونی هیپوکروم میکروسیتر). افت شدید هموگلوبین به مقادیر کمتر از 5 گرم در دسی لیتر وجود دارد. بیلی روبین سرم به علت تخریب سلولها افزایش مییابد و سایر آزمایشات که لزومی برای گفتن همه آنها نیست. تشخیص قطعی با الکتروفورز هموگلوبین انجام میشود که در تالاسمی ماژور هموگلوبین A طبیعی ساخته نمیشود و 98% هموگلوبینها را هموگلوبین F تشکیل میدهد و هموگلوبین A2 نیز تا 5% افزایش پیدا میکند.
عوارض
از عوارض تالاسمی یک سری از عوارض از جمله اختلال رشد و تغییر قیافه بیمار و بزرگی کبد و طحال که به علت خود بیماری است و یکسری عوارض دیگر ناشی از درمان تالاسمی است. اصلیترین این عارضه هموسیدوز یا هموکروماتوز است.
هموسیدروز به رسوب آهن در بافتها گفته میشود که نتیجه غیر قابل اجتناب تزریق طولانی مدت خون است. در هم نیم لیتر خونی که به بیمار تزریق میشود، حدود 200mg آهن به بافتها منتقل میکند که این مقدار آهن نمیتواند از بدن دفع شود و در بافتها رسوب میکند و باعث نارسایی در بافتها میگردد. بخصوص رسوب آهن در قلب و پانکراس و غدد ، مشکل اصلی این بیماران خواهد بود که باعث نارسایی پانکراس و دیابت ، نارسایی قلبی و نارسایی غدد جنسی و تیروئید و ... میشود.
درمان
تالاسمی شدید و درمان نشده همیشه باعث مرگ در دوران کودکی میگردد. در صورت تزریق مکرر خون و حفظ سطح مناسبی از خون میتوان طول عمر ا افزایش داد و تا حد زیادی مانع از تغییرات استخوانی و اختلال رشد گردید. پس درمان تالاسمی عبارتند از:
تزریق دراز مدت خون: هدف از تزریق خون مکرر برای بیمار حفظ هموگلوبین بیمار در سطح بالای 10 است.
دفروکسامین: مشکل اصلی بیماران تالاسمی بعد از سالها ، هموسیدروز و اضافه بار آهن است، که میتوان آن را به کمک تزریق مرتب دفروکسامین به صورت زیر جلدی یا وریدی تخفیف داد. این دارو با آهن ترکیب شده و از ادرار دفع میشود. البته مقدار زیاد این دارو ممکن است باعث واکنش پوستی در محل تزریق و یا عوارض عصبی به ویژه در دستگاه بینایی و شنوایی شود. بنابراین این دارو به تنهایی برای پیشگیری دراز مدت از مسمومیت با آهن کافی نیست.
برداشتن طحال: اگر بزرگی طحال ، نیاز به تزریق خون را بیشتر کند طحال برداشته میشود تا نیاز به خون کاهش یابد.
پیوند مغز استخوان: درمان قطعی بیماری با پیوند مغز استخوان است. البته این عمل با مرگ ومیر بالایی همراه است. و در برخی بیماران نیز سلولهای تالاسمی مجددا رشد میکنند.
روند بیماری
امروزه با توجه به درمانهای موجود بیماران تا 30 سالگی هم زنده میمانند. و اینها بچههایی با رشد ناقص هستند و شایعترین علت مرگ آنها نارسایی قلبی به علت هموسیدروز و همچنین به علت تزریق خون و افزایش بار قلب میباشد.
تالاسمی مینور
تالاسمی مینور معمولا بدون علامت بوده و علایم بالینی واضح ندارند و بطور عمده در تستهای چکاپ به صورت اتفاقی تشخیص داده میشوند. این افراد کم خونی مختصر (هموگلوبین بیش از 10) با سلولهای گلبول قرمز کوچک و کم رنگ (هیپوکروم میکروسیتر) دارند که معمولا مشکلساز نمیباشد.
تالاسمی مینور در نتیجه اختلال یکی از دو ژن سازنده زنجیره گلوبین بتا به وجود میآید که این ژن ناقص یا از پدر و یا از مادر به فرد به ارث رسیده است، در نتیجه کاهش یا فقدان ساخت زنجیره بتا از یک ژن اتفاق میافتد و به دنبال آن هموگلوبین A2 تا حدود %8-4 افزایش مییابد و گاهی افزایش هموگلوبین F در حدود %1-5 دیده میشود.
تنها نکتهای که در تالاسمی خفیف یا مینور جالب توجه است، این است که این افراد موقع ازدواج نباید با یک فرد شبیه خود (تالاسمی مینور) ازدواج کنند.
آلفا تالاسمی
علت آلفا تالاسمی حذف یک یا چند ژن از 4 ژن سازنده زنجیره آلفاست، هر چه تعداد ژنهای حذف شده بیشتر باشد بیماری شدیدتر میشود و براساس تعداد ژنهای حذف شده به 4 گروه تقسیم میشوند.
هیدروپس فتالیس: که حذف هر 4 ژن آلفا را دارند و هموگلوبین ساخته شده فقط از زنجیرههای گاما تشکیل شده است که هموگلوبین بارتز گفته میشود و وخیمترین نوع آلفا تالاسمی است و با حیات خارج رحمی منافات دارد و جنین هنگام تولد مرده است و یا مدت کوتاهی پس از تولد میمیرد. این جنینها دچار ادم شدید هستند.
بیماری هموگلوبین H: که در اثر حذف 3 ژن آلفا گلوبین بوجود میآید. بیماران دچار کم خونی هیپوکروم میکروسیتیک بوده و بزرگی طحال در آنها دیده میشود. در بعضی مواقع ممکن است نیاز به تزریق خون داشته باشند و در صورت کم خونی شدید و نیاز به انتقال خون باید طحال برداشته شود.
صفت آلفا تالاسمی 1: که 2 ژن آلفا حذف شده و از هر لحاظ شبیه بتا تالاسمی مینور است.
صفت آلفا تالاسمی 2: که فقط یک ژن از 4 ژن حذف شده و یک حالت ناقل ژن ، خاموش و بدون علامت است.
 انتخاب جراح بینی - بهترین جراح بینی
انتخاب جراح بینی - بهترین جراح بینی  عکس: استهلال ماه مبارک رمضان
عکس: استهلال ماه مبارک رمضان  عکس: ارزش تیم های حاضر در یورو 2016
عکس: ارزش تیم های حاضر در یورو 2016