سلامت
2 دقیقه پیش | نشانه ها و عوارض کمبود ویتامینها در بدنویتامینها نقش مهمی را در بدن انسان ایفا میکنند. بهنحویکه کمبود ویتامین (حتی یکی از آنها) میتواند برای هر فردی مشکلات اساسی را به وجود آورد. گجت نیوز - معین ... |
2 دقیقه پیش | چرا پشه ها بعضی ها را بیشتر نیش میزنند؟فصل گرما و گزیده شدن توسط پشه ها فرا رسیده، دوست دارید بدانید پشه ها بیشتر چه کسانی را دوست دارند؟ بیشتر کجاها می پلکند؟ و از چه مواد دفع کننده ای نفرت دارند؟ وب سایت ... |
بیماری تیفوس چیست؟
بیماری تیفوس چیست؟
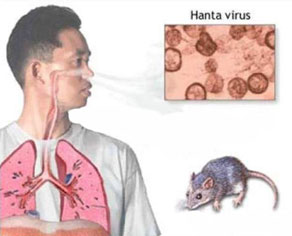
تیفوس یک بیماری مشترک بین انسان و حیوان است که تو سط شپش یا موش به انسان منتقل می شود نوع شپشی آن بیشتر در مناطق سرد که ممکن است مردم در شرایط غیر بهداشتی زندگی کنند و شپش هم فراوان باشد شایع است .
تیفوس شپشی در صورت بروز معمولا به صورت اپیدمی یا همه گیری دیده می شود . نوع منتقله توسط موش از نوع شپشی خفیف تر بوده و به صورت آندمیک دیده می شومد. این نوع از تیفوس بیشتر در مساکن انسانی که موش زیاد شایع است و بشتر در اواخر تا بستان و فصل پا ییز دیده می شود .
عامل بیماری
عامل عفونی این بیماری در تیفوس شپشی(همه گیر)، ریکتز یا پروازکی و در تیفوس موشی ، ریکتز یا تیفی است .ریکتزیاها باکتریهای کوچکی هستند که انگل اجباری درون سلولی میباشند. شکل ظاهری آنها بصورت میله ای یا کروی است.
دوره کمون : این دوره در هر دو نوع تیفوس بین ۱ تا ۲ هفته و معمولا ۱۲ روز است.
دروه واگیری :بیماری تیفوس بطور مستقیم از یک شخص به شخص دیگر قابل انتقال نیست.
مخزن بیماری :مخزن ریکتزیاها در تیفوس شپشی (همه گیر)انسان و در تیفوس نوع موشی جوندگان می باشند.حشره ناقل در تیفوس شپشی ،شپش و در تیفوس موشی ،کک می باشد.
تیفوس شپشی (همه گیر)
عفونت توسط شپش ( شپش بدن و شپش سر)آلوده از انسان به انسان منتقل می شود .
چرخه ی انتقال چنین است
انسان / شپش/ انسان/ شپش
شپش از راه خونخواری از یک انسان بیمار در مرحله ی تبدار آلوده می شود . میکروب در لایه سلول های دستگاه روده ای شپش تکثیر می بابد و در روز ۵-۳ در مدفوع شپش پیدا می شود .
راههای انتقال بیماری
انسان از راه گزش شپش آلوده نمی شود ، بلکه به یکی از راه های زیر آلوده می شود :
(۱) خراشیدن پوست و تلقیح مد فوع آلوده شپش به خود
(۲) کشتن شپش آلوده بر روی بدن
(۳) به احتمال استنشاق گرد و غبار یا مدفوع شپش آلوده .
شپش آلوده پس از ۱۴-۱۰ روز به علت آلودگی میمیرد ولی ممکن است قدرت حیات ریکتز یا در شپش مرده تا هفته ها حفظ شود. . در انسان میکرب می تواند بدون هیچگونه نشانه ای سالها به صورت عفونت پنهانی باقی بماند . بیماری می تواند بعد ها به شکل خفیف بروز کند . این نوع بازگشت تیفوس را به عنوان بیماری بریل – زینسر می شناسد و ممکن است توسط شپش به دیگران سرایت کند. در تیفوس شپشی بیماران در مرحله تب و احتما لا ۲ تا ۳ روز بعد از طبیعی شدن درجه حرارت بدن قادر به آلوده کردن شپش هستند . شپشها معمو لا۲-۶ روز بعد از خونخواری آلوده کننده هستند .
ب) تیفوس آندمیک یا موشی
یک بیمار ی مشترک انسان و جانوران است . مخزن عفونت موش است. در موش عفونت به شکل نا پیدا ، دراز مدت و غیر کشنده است . انتشار عفونت بین موشها به وسیله ی کک موش (x.Cheopis) و به احتمال کک موش است . هرگاه یک کک موش- و در درجه ی نخست x.Cheopis سرگردان بماند ، انسان راآلوده میکند و سبب انتقال عفونت به انسان می شود . و در عمل ، راه انتقال بیماری به انسان گزش کک موش نیست ،
علائم بالینی
علائم بالینی معمولا بصورت سردرد ، عرق ، تب و دردهای عمومی تظا هر می یا بد. در پنجمین یا ششمین روز بعد از بروز نشانه های بیماری دانه های قرمز رنگ اول در قسمت بالای شکم و سپس در تمام بدن غیر از صورت و کف دست و پا ظاهر می گردد . معمو لا آ ثار مسمو میت بسیار وا ضح بوده و بیماری بعد از ۲ هفته تب متوالی فرو کش کردن تب خاتمه می یابد. میزان کشندگی با افزا یش سن زیاد می شود و در صورت عدم درمان به ۱۰تا۴۰ درصد می رسد. علائم تیفوس کنه ای مشابه تیفوس شپشی و خفیفتر از آن و میزان کشندگی در این نوع برای تمام گرو ههای سنی حدود یک در صد است.
درمان آنتی بیو تیکها ی انتخابی جهت درمان تیفوس معمو لا دا کسی سیکلین یا تترا سیکلین همراه کلرا مفنیکل خوراکی می باشد.
پیشگیری و کنترل
۱- رعایت بهدا شت محیط و بهداشت فر دی ، بویژه استحمام و شستشوی مرتب لباسها
۲- سم پاشی اماکن و لباسهای آلوده با حشره کشهای منا سب و یا هما هنگی سطوح بالا تر
۳- گزارش تلفنی و فوری موارد مشکوک
۴- بعد از آنکه بیمار ، البسه و محل زندگی و تما سهای خا نوادگی عاری از شپش یا کنه شدند نیاز به جدا سازی بیمار نیست.
۵- تمام افرا دی که با بیمار تماس نزدیک دا شته اند باید به مدت ۲ هفته تحت نظارت قرار داده شوند.
تیفوس یک بیماری حاد تبدار ناشی از باکتری (ریکتزیا) منتقله از حشرات آلوده است. این بیماری دارای سرایت فرد به فرد نیست. این عفونت ممکن است پوست، دستگاه عصبی مرکزی، لوله گوارش و عضلات را درگیر سازد.
به طور کلی چند نوع تیفوس داریم .تیفوس اپیدمیک یا شپشی که عامل آن ریکتزیا پرووازکی می باشد و شایعترین نوع تیفوس است . تیفوس آندمیک یا تیفوس ککی یا تیفوس موشی که عامل آن ریکتزیا تیفی است .
عامل بیماری تیفوس اپیدمیک ریکتزیا پرووازکی (Rickettsia prowazekii) میباشد. در سیر این بیماری ریکتزیا توسط شپش همراه با خون خورده شده و وارد سلولهای اپیتلیال شپش میشود. در آنجا به سرعت رشد و تکثیر نموده و باعث پاره شدن سلولهای جدار معده شپش میشود. سپس ریکتزیا وارد حفره معده میشود و سرانجام به خاطر پاره شده سلولهای آن خون به داخل هموسل (حفره عمومی بدن)می شود. ریکتزیا همراه مدفوع شپش دفع میشود که مالیدن یا خاراندن این مدفوع روی زخم یا غشای مخاطی ضعیف (مانند ملتحمه چشم)و یا حتی استنشاق گرد مدفوع خشک شده باعث ابتلای انسان میشود. بنابراین انسان از طریق مدفوع یا شپش له شده به بیماری مبتلا میشود نه از طریق گزش شپش و انسان به عنوان مخزن بیماری تلقی میشود.
شپش آلوده پس از ۱۴-۱۰ روز به علت آلودگی میمیرد ولی ممکن است قدرت حیات ریکتزیا در شپش مرده تا هفتهها حفظ شود. در انسان میکرب می تواند بدون هیچگونه نشانهای سالها به صورت عفونت پنهانی باقی بماند . بیماری می تواند بعدها به شکل خفیف بروز کند .
در تیفوس شپشی بیماران در مرحله تب و احتمالا ۲ تا ۳ روز بعد از طبیعی شدن درجه حرارت بدن قادر به آلوده کردن شپش هستند . شپشها معمولا ۲-۶ روز بعد از خونخواری آلوده کننده هستند .
علایم و درمان
علائم معمولا تب ، لرز ، درد عضلانی ، درد شکمی ، سرفه ، سردرد ، بثورات پوستی ( راشهای قرمز) بدون اسکار ، تهوع و استفراغ می باشد . درمان با آنتی بیوتیک هایی نظیر تتراسیکلین ، داکسی سیکلین یا کلرامفنیکل است . رعایت بهداشت فردی بسیار ضروری است .
شرح بیماری
تیفوس کنه ای یک بیماری حاد تبدار ناشی از یک باکتری منتقله از کنههای آلوده. این بیماری دارای سرایت فردبهفرد نیست. این عفونت ممکن است پوست، دستگاه عصبی مرکزی، لوله گوارش و عضلات را درگیر سازد. در همه سنین دیده میشود ولی در کودکان و بزرگسالان جوان شایعتر است.
علایم شایع
علایم زیر ۵-۲ روز پس از گزش کنه بروز میکند:
تب (اغلب تب بالا) همراه لرز
بثورات پوستی قرمز که از دست و پا شروع شده و به مچ دست و پا، ساق، تنه و شکم گسترش مییابند
سردرد
درد عضلانی و ضعف؛ سفتی پشت
تهوع و استفراغ
گیجی؛ اغما
علل
باکتری ریکتزیا که در بدن کنه زندگی میکند. انسان از طریق گزش کنه معمولاً در فصل بهار یا تابستان مبتلا میشود.
عوامل تشدید کننده بیماری
فعالیت در زمان ابتلا به این بیماری در محیط باز در مناطق آلوده به کن
تماس با سگها
عواقب موردانتظار
در این عفونت اگر درمان آنتیبیوتیکی در مراحل اولیه بیماری شروع شود قابل علاج است.
عوارض احتمالی
عفونت مغزی
تشنج
نارسایی کلیه
هپاتیت
تیفوس کنهای در صورت عدم درمان اغلب کشنده است (در اثر پنومونی یا نارسایی قلب
درمان
بررسیهای تشخیصی ممکن است شامل آزمایشهایی نظیر شمارش سلولهای خون و آزمونهای سرمشناسی) (بررسی سرم، مایع خون بدون سلولهای آن) و نمونهبرداری پوست باشد. سابقه گزش کنه یا مسافرت به مناطق آلوده به کنه به تأیید تشخیص کمک میکند.
بیماران دارای بیماری خفیف ممکن است در منزل تحت مراقبت قرار گیرند؛ عفونتهای شدیدتر نیازمند بستری در بیمارستان است (ممکن است حمایت تنفسی با دستگاه تهویه مکانیکی، تزریق خون، تحت نظر گرفتن دقیق از نظر عوارض بیماری نظیر نارسایی کلیه لازم گردد.)
رعایت بهداشت دهانی مناسب مهم است.
داروها
آنتیبیوتیکهایی نظیر تتراسیکلین، دوکسیسیکلین یا کلرامفنیکل.
فعالیت در زمان ابتلا به این بیماری
تا برطرف شدن تب و سایر علایم در بستر استراحت نمایید.
رژیم غذایی
رژیم خاصی نیاز نیست. بیمار خیلی بدحال ممکن است نیازمند تغذیه وریدی باشد. در سایر بیماران رژیم غذایی بهصورت وعدههای متعدد کمحجم ممکن است لازم باشد.
درچه شرایطی باید به پزشک مراجعه نمود؟
اگر شما یا یکی از اعضای خانواده تان دارای علایم تیفوس کنهای باشید.
اگر دچار علایم جدید و غیرقابل توجیه شده اید. داروهای تجویزی ممکن است با عوارض جانبی همراه باشند.
منبع:pezeshkan.org
ویدیو مرتبط :
درمان بیماری اوتیسم + علایم بیماری - دکتر سید حسن ضیایی
خواندن این مطلب را به شما پیشنهاد میکنیم :
تالاسمی یک بیماری ارثی-ژنتیکی

تالاسمی نوعی کم خونی ارثی و ژنتیکی است که به علت اشکال در ساخت زنجیرههای پروتئینی هموگلوبین بوجود میآید.هموگلوبین مولکول اصلی داخل گویچههای قرمز است که از هم و زنجیرههای پروتئنی یا گلوبین تشکیل شده است. در هر زنجیره گلوبین یک مولکول هم وجود دارد که اکسیژن را توسط آهن خود حمل میکند. پس تولید هموگلوبین نیاز به تامین آهن و ساخت هموگلوبین دارد بر اساس نوع زنجیره پروتئینی چند نوع هموگلوبین وجود دارد:
هموگلوبین A: هموگلوبین طبیعی در بالغین عمدتا همولگوبین A میباشد که تقریبا حدود 98% از هموگلوبین جریان خون را تشکیل میدهد و از زنجیره 4 تایی حاوی دو زنجیره آلفا و دو زنجیره بتا ساخته میشود. (α2β2)
HGbA2: هموگلوبین A2 از 2 زنجیره آلفا و 2زنجیره بتا تشکیل میشود.(α2δ2) که بطور طبیعی 2-1% هموگلوبین در بالغین را تشکیل میدهد.
HGbF: هموگلوبین F که هموگلوبین اصلی دوران جنینی است و کمتر از 1% هموگلوبین در بالغین را نیز شامل میشود،از زنجیره 4 تایی 2 تا آلفا و 2 تا گاما (α2δ2) تشکیل گردیده است و هموگلوبین های C , H و ... که در بعضی بیماریها بوجود میآید.
برای ساخت زنجیره بتا هر فرد از هر والد خود (پدر و مادر) یک ژن سازنده این زنجیره را دریافت میکند و برای زنجیرههای δ,α از هر والد 2 ژن دریافت میکند. و بر اساس جهش یا حذف هر کدام از این ژنها ساخت و زنجیره مربوطه مختل شده و انواع بیماری تالاسمی را خواهیم داشت.
هموگلوبین نه تنها برای حمل و تحویل طبیعی اکسیژن لازم است، بلکه در شکل و اندازه و بدشکلی گلبول قرمز دخالت دارد. مقدار کل هموگلوبین خون بطور طبیعی در خانمها 2±12 و در آقایان 2±14 گرم در دسیلیتر میباشد.
انواع تالاسمی
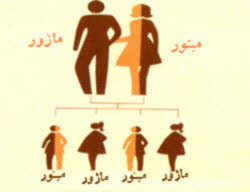
تالاسمی به دو نوع آلفا تالاسمی و بتا تالاسمی است که خود بتا تالاسمی هم شامل تالاسمی ماژور (تالاسمی شدید) و تالاسمی مینور یا تالاسمی خفیف میباشد. افراد مبتلا به تالاسمی مینور در واقع کم خونی مشکلسازی ندارندریا، ولی اگر دو فرد تالاسمی مینور با هم ازدواج کنند به احتمال 25% فرزندنشان دچار تالاسمی شدید ماژور خواهد بود و 25% فرزندشان سالم و 50% تالاسمی مینور خواهند داشت.
تالاسمی ماژور
تالاسمی ماژور یا آنمی کولی به علت حذف یا جهش در هر دو ژن سازنده زنجیره بتا ایجاد میشود و به این ترتیب یا هیچ زنجیره بتایی ساخته نمیشود و یا به مقدار کمی ساخته میشود. در نتیجه بدن کمبود این زنجیرهها را با ساخت زنجیرههای آلفا جبران میکند که این زنجیرههای آلفای اضافی برای گلبولهای قرمز سمی هستند و با رسوب بر روی سلولهای گلبول قرمز باعث میشوند که گلبولهای قرمز در مغز استخوان و در داخل خون تخریب شده و زنجیرههای آلفا در مغز استخوان رسوب میکنند. از طرفی به علت خونسازی غیر موثر ، مراکز خونساز خارج مغز استخوان ، ار جمله کبد و طحال شروع به خونسازی میکنند و بزرگ میشوند.
بیماری معمولا بصورت کم خونی شدید در 6 ماهه اول زندگی کودک تظاهر میکند و درصورت عدم شروع تزریق خون ، بافت مغز استخوان و مکانهای خونساز خارج مغز استخوان فعال و بزرگ شده و باعث بزرگی مغز استخوانها بخصوص استخوانهای پهن (صورت و جمجمه) و بزرگی کبد و طحال میشوند.

علایم بیماری
کم خونی شدید طوریکه برای بقاء بیمار تزریق مکرر خون لازم است.
افزایش حجم شدید مغز استخ
وان بخصوص در استخوانهای صورت و جمجمه ، چهره خاص افراد تالاسمی را ایجاد میکند (چهره موش خرمایی).
اختلال رشد دربچههای بزرگتر
رنگ پریدگی ، زردی و گاهی پوست ممکن است به دلیل رنگ پریدگی و یرقان و رسوب ملانین به رنگ مس در آید.
بزرگی کبد و طحال ، در سنین بالاتر گاهی طحال به حدی بزرگ میشود که باعث تخریب بیشتر گلبولهای قرمز میشود.
علایم ناشی از رسوب آهن در بافتهای مختلف از جمله پانکراس و قلب و غدد جنسی و ایجاد دیابت و نارسایی قلبی و تاخیر در بلوغ.
استخوانها نازک شده و مستعد شکستگی میشوند.
تشخیص
در آزمایش خون تالاسمی ماژور گلبولهای قرمز خون کوچک و کم رنگ خواهد بود (کم خونی هیپوکروم میکروسیتر). افت شدید هموگلوبین به مقادیر کمتر از 5 گرم در دسی لیتر وجود دارد. بیلی روبین سرم به علت تخریب سلولها افزایش مییابد و سایر آزمایشات که لزومی برای گفتن همه آنها نیست. تشخیص قطعی با الکتروفورز هموگلوبین انجام میشود که در تالاسمی ماژور هموگلوبین A طبیعی ساخته نمیشود و 98% هموگلوبینها را هموگلوبین F تشکیل میدهد و هموگلوبین A2 نیز تا 5% افزایش پیدا میکند.
عوارض
از عوارض تالاسمی یک سری از عوارض از جمله اختلال رشد و تغییر قیافه بیمار و بزرگی کبد و طحال که به علت خود بیماری است و یکسری عوارض دیگر ناشی از درمان تالاسمی است. اصلیترین این عارضه هموسیدوز یا هموکروماتوز است.
هموسیدروز به رسوب آهن در بافتها گفته میشود که نتیجه غیر قابل اجتناب تزریق طولانی مدت خون است. در هم نیم لیتر خونی که به بیمار تزریق میشود، حدود 200mg آهن به بافتها منتقل میکند که این مقدار آهن نمیتواند از بدن دفع شود و در بافتها رسوب میکند و باعث نارسایی در بافتها میگردد. بخصوص رسوب آهن در قلب و پانکراس و غدد ، مشکل اصلی این بیماران خواهد بود که باعث نارسایی پانکراس و دیابت ، نارسایی قلبی و نارسایی غدد جنسی و تیروئید و ... میشود.
درمان
تالاسمی شدید و درمان نشده همیشه باعث مرگ در دوران کودکی میگردد. در صورت تزریق مکرر خون و حفظ سطح مناسبی از خون میتوان طول عمر ا افزایش داد و تا حد زیادی مانع از تغییرات استخوانی و اختلال رشد گردید. پس درمان تالاسمی عبارتند از:
تزریق دراز مدت خون: هدف از تزریق خون مکرر برای بیمار حفظ هموگلوبین بیمار در سطح بالای 10 است.
دفروکسامین: مشکل اصلی بیماران تالاسمی بعد از سالها ، هموسیدروز و اضافه بار آهن است، که میتوان آن را به کمک تزریق مرتب دفروکسامین به صورت زیر جلدی یا وریدی تخفیف داد. این دارو با آهن ترکیب شده و از ادرار دفع میشود. البته مقدار زیاد این دارو ممکن است باعث واکنش پوستی در محل تزریق و یا عوارض عصبی به ویژه در دستگاه بینایی و شنوایی شود. بنابراین این دارو به تنهایی برای پیشگیری دراز مدت از مسمومیت با آهن کافی نیست.
برداشتن طحال: اگر بزرگی طحال ، نیاز به تزریق خون را بیشتر کند طحال برداشته میشود تا نیاز به خون کاهش یابد.
پیوند مغز استخوان: درمان قطعی بیماری با پیوند مغز استخوان است. البته این عمل با مرگ ومیر بالایی همراه است. و در برخی بیماران نیز سلولهای تالاسمی مجددا رشد میکنند.
روند بیماری
امروزه با توجه به درمانهای موجود بیماران تا 30 سالگی هم زنده میمانند. و اینها بچههایی با رشد ناقص هستند و شایعترین علت مرگ آنها نارسایی قلبی به علت هموسیدروز و همچنین به علت تزریق خون و افزایش بار قلب میباشد.
تالاسمی مینور
تالاسمی مینور معمولا بدون علامت بوده و علایم بالینی واضح ندارند و بطور عمده در تستهای چکاپ به صورت اتفاقی تشخیص داده میشوند. این افراد کم خونی مختصر (هموگلوبین بیش از 10) با سلولهای گلبول قرمز کوچک و کم رنگ (هیپوکروم میکروسیتر) دارند که معمولا مشکلساز نمیباشد.
تالاسمی مینور در نتیجه اختلال یکی از دو ژن سازنده زنجیره گلوبین بتا به وجود میآید که این ژن ناقص یا از پدر و یا از مادر به فرد به ارث رسیده است، در نتیجه کاهش یا فقدان ساخت زنجیره بتا از یک ژن اتفاق میافتد و به دنبال آن هموگلوبین A2 تا حدود %8-4 افزایش مییابد و گاهی افزایش هموگلوبین F در حدود %1-5 دیده میشود.
تنها نکتهای که در تالاسمی خفیف یا مینور جالب توجه است، این است که این افراد موقع ازدواج نباید با یک فرد شبیه خود (تالاسمی مینور) ازدواج کنند.
آلفا تالاسمی
علت آلفا تالاسمی حذف یک یا چند ژن از 4 ژن سازنده زنجیره آلفاست، هر چه تعداد ژنهای حذف شده بیشتر باشد بیماری شدیدتر میشود و براساس تعداد ژنهای حذف شده به 4 گروه تقسیم میشوند.
هیدروپس فتالیس: که حذف هر 4 ژن آلفا را دارند و هموگلوبین ساخته شده فقط از زنجیرههای گاما تشکیل شده است که هموگلوبین بارتز گفته میشود و وخیمترین نوع آلفا تالاسمی است و با حیات خارج رحمی منافات دارد و جنین هنگام تولد مرده است و یا مدت کوتاهی پس از تولد میمیرد. این جنینها دچار ادم شدید هستند.
بیماری هموگلوبین H: که در اثر حذف 3 ژن آلفا گلوبین بوجود میآید. بیماران دچار کم خونی هیپوکروم میکروسیتیک بوده و بزرگی طحال در آنها دیده میشود. در بعضی مواقع ممکن است نیاز به تزریق خون داشته باشند و در صورت کم خونی شدید و نیاز به انتقال خون باید طحال برداشته شود.
صفت آلفا تالاسمی 1: که 2 ژن آلفا حذف شده و از هر لحاظ شبیه بتا تالاسمی مینور است.
صفت آلفا تالاسمی 2: که فقط یک ژن از 4 ژن حذف شده و یک حالت ناقل ژن ، خاموش و بدون علامت است.
 انتخاب جراح بینی - بهترین جراح بینی
انتخاب جراح بینی - بهترین جراح بینی  عکس: استهلال ماه مبارک رمضان
عکس: استهلال ماه مبارک رمضان  عکس: ارزش تیم های حاضر در یورو 2016
عکس: ارزش تیم های حاضر در یورو 2016